ひとみ健康辞典
目のしくみと働きを知る
目は重要な情報収集器官
人間は情報の80~90%を目から得ています
人間は、視覚、臭覚、聴覚、味覚、触覚という五感を駆使して、生きるために必要なさまざまな情報を外界から得ています。
このうち80~90%は目を通して得る情報といわれており、目は情報収集力を身体の中で持っている1番重要な器官。それゆえ、常にハードに働き続けなければならず、さまざまな原因でものが見えづらくなると日常生活に大変な不便を強いられます。
目の働きのことを視機能といいますが、視機能には視力、視野、色覚、光覚とい4つの働きがあります。視力とは、ものの形や存在を認識する目の能力のこと、視野は目を動かさないで見ることのできる範囲のことをいいます。そして、色を感じる能力を色覚、光を感じその強さを判別する能力が光覚です。それぞれどれも大切な機能ですが、ものを見るということからいえば、視力と視野は視機能の中でも特に重要です。
人間は両方の目を無意識に使ってものを見ていますが、両目で見ることでものが遠くにあるのか、近くにあるのかを判断したり、立体感覚を認識することができます。2つの目が必要な情報を過不足なく集め脳で判断して、正しく対象物を認識することができます。
眼球、視神経、附属気から構成。
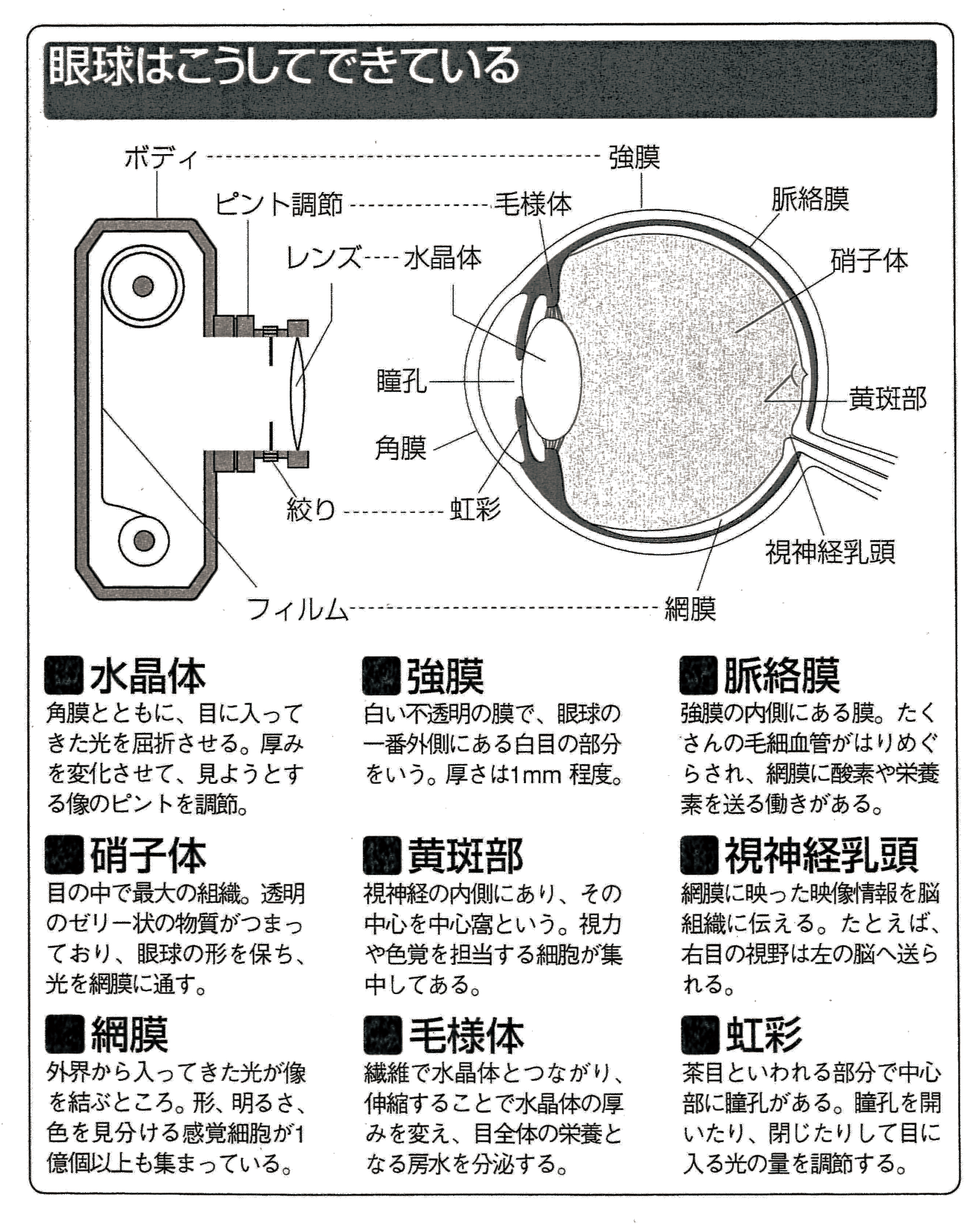
目の構造はカメラに似ています
一般に「目」と呼んでいる部分は具体的には、外界の光や形をとらえる「眼球」、視覚情報を脳に伝える「視神経」、まぶたやまつげや目を動かす筋肉など眼球の周囲にある「附属器」の3つにわけられます。眼球の内部にはものを見るための仕組みがあり、脳とつながっていて映像を伝える役目を担っています。ものを見るためのこれらの組織は、頭蓋骨の眼窩と呼ばれる骨のくぼみの中で保護されています。
眼球は成人の場合、直径が約24㎜、重さ7.5gのボールのような形をしています。目の構造はカメラによく似ており、水晶体と角膜はレンズ、虹彩は絞り、網膜はフィルム、眼球を取り囲む強膜はボディ、まぶたはレンズキャップに例えられます。外からの光は角膜を通って、主に水晶体で屈折しピントを合わせて網膜で像を結びます。その映像情報が視神経を通じて脳に伝わることで初めて見ることができます。
カメラと目の一番大きな違いは、目は厚みを自由に変えられる水晶体というレンズを持っているということ。カメラでは、レンズからフィルムまでの距離を調節してピントを合わせます。しかし目の場合、角膜(レンズ)から網膜(フィルム)までの距離はひとりひとり決まっていて変えることができないので、水晶体を薄くしたり、厚くしたりしてピントを調節しています。
目はこのように精巧なしくみを持っていますが、情報化された現代社会の自然環境や社会生活の変化は、目にも負担を与え、目にさまざまな弊害をもたらしています。一方、現代社会をとりまくさまざまな生活習慣病も、目の病気を引き起こす大きな原因となっています。身体と同じくらいに目の健康管理にも気を配りましょう。
近視
学童期に増え始める近視
網膜よりも手前でピントが合ってしまい、
遠くがはっきり見えない状態
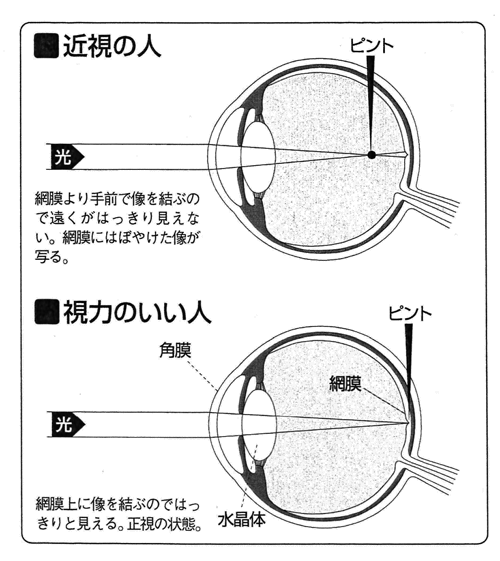
近視とはいわゆる近眼のことで、近くははっきり見えるのに遠くのほうを見るとうまくピントが合わない状態です。目は角膜と水晶体の働きで光を曲げて、網膜に正しく像を結ぶようにできています。
これを目の調節機能といいますが、近視ではこの機能がうまく働かず、網膜にピントが合った像を結べなくなります。角膜や水晶体が光を曲げる力が強過ぎたり、目の奥行きの長さが長すぎたりして、目の奥行きの長さが長すぎたりして、網膜よりも手前でピントが合ってしまうため、ぼやけて見えてしまうのです。
近視は得mを通る光の屈折状態に異常が起きてしまった状態です。屈折異常には近視のほか、網膜も後にピントが合ってしまい遠くも近くも見えにくい遠視、網膜に歪んだ像を結び、ぼやけて見える乱視があります。
これらの屈折異常に対し、正しく網膜にピントが合う正常な屈折状態を正視といいます。
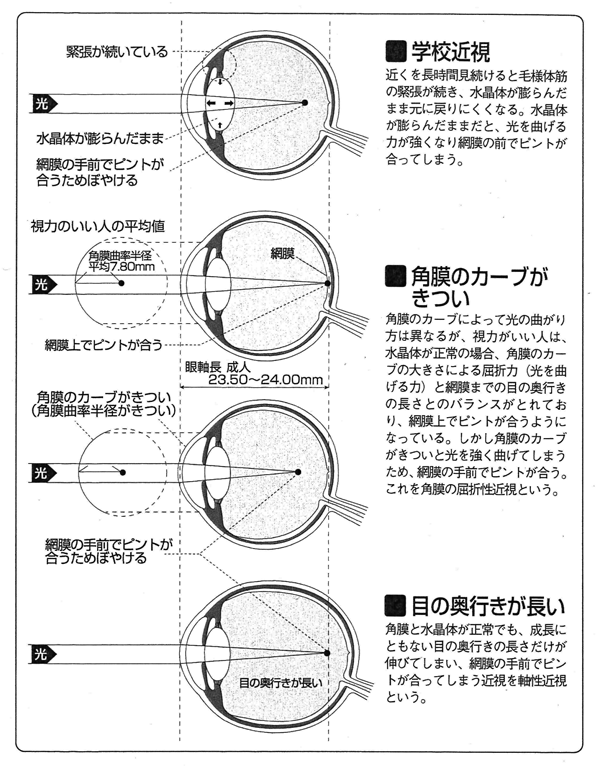
近視には、近くでものを見続けたりすることで、水晶体は膨らんだまま元に戻りにくくなって起きる調節性近視、角膜のカーブがきつすぎることで起きる角膜の屈折性近視、眼軸の呼ばれる目の奥行きが長過ぎることで起きる軸性近視があります。
学童期に起きる近視を学校近視と呼び、
小学校高学年から増加します
子どもの視力低下の原因はさまざまありますが、最も多いが近視です。近視人口は小学校高学年から増え始め、中学、高校と多くなっていきます。近視は20代後半までに進行するのが普通で、それ以降、度はそれほど進まないと考えられています。
成長とともに生じる学童期の近視を学校近視と呼ぶこともあり、本人が自覚しないまま進行し、教師や親に指摘されてはじめて気がついたり、学校の身体測定などでわかることも少なくありません。学校近視は、遺伝的要因と環境因子が絡み合って現れると考えられ、病的なものではありません。近視の度も比較的軽く矯正も可能です。
近くを見る作業を続けたら目をしっかり休ませる。
目に負担をかけない生活を
以前から近くを見る作業(近業)が多い生活環境では、近視になりやすくなるといわれています。読書や勉強をはじめ、パソコン、ゲームなど、現代っ子に見られる近業中心の生活態度は近視を引き起こす誘因です。
学童の近視化を軽減するひとつの方法には、目に負担をかけ過ぎない生活を心掛ける気持ちが大切です。そのためには、正しい姿勢で勉強や読書をして、1時間くらい机に向かったら、5~10分は遠くを見るなどして目を休ませることが大切です。これは仕事でパソコンなど使う時も同様です。また、テレビやゲーム機器などは30分行ったら目を休めるようにし、1日に行う時間を制限することが肝心です。
ドライアイ
ドライアイ
OA機器の普及にともない増加し続ける目の現代病です
OA機器の普及にともない、これに比例して増え続けている目の病気がドライアイ(乾き目)です。オフィスワーカー約1,000人を調査した結果、約3人に1人がドライアイ(疑い例を含む。)であることがわかりました。
ドライアイは涙の分泌が少ない場合と、涙の蒸発が多すぎる場合がありますが、具他的には現在問題となっていのは、目の酷使と慢性的な疲労とい環境が作り出すタイプです。会社、家庭と暮らしのあらゆる場面にデジタル機器が浸透し、目を使わなければならない状態がドライアイの増加に拍車をかけています。
ドライアイは涙の供給と排出のバランスが崩れ、目の表面が乾燥することが原因で起こります。パソコンなどのデジタル機器を使う時には、モニターをじっと見て作業を行いがちですが、そうするとまばたきの回数が減り、涙が目の表面に充分に行き渡らなくなります。
涙は目の機能を保つために重要な働きをしています。涙腺で作られた涙は、目の表面に栄養分を運んだり、角膜の汚れを取り除くなどの役目があります。涙が出なくなると角膜が乾燥して傷つきやすくなってしまい、あわせて涙の成分のバランスも崩れ、涙本来の働きを果たせなくなります。
目の乾き、痛み、疲労感…
ドライアイの自覚症状は千差万別です
目に必要な涙の供給が減ると、目の乾きや痛みを感じ、目の充血、慢性的な疲労感や不快感といった症状が現れます。角膜が傷ついてしまうとまぶしくも感じます。
ドライアイの自覚症状は非常に多く、症状の感じ方や受け止め方は人によって異なります。
はじめからドライアイの存在を判断することはできないので、目の不快感や疲労感が続くようであれば、早めに眼科の診断を受けることが肝心です。とくにまばたきの多い人はドライアイの傾向があるので注意が必要です。
また。ドライアイの原因には目の病気もあげられます。
涙の量が少なくなるドライアイのひとつに乾性角膜炎があげられ、中年以降の女性に多くみられます。乾性角膜炎になると、目だけでなく、口の中や鼻も乾くほか、関節炎などの全身の症状を伴うのが特徴です。
ドライアイは予防可能。
目を酷使しない生活に改めることが肝心です
パソコンやスマートフォンやゲームなどのデジタル機器を使うことには、目に大きな負担を強いることになります。年齢が若ければ疲れ目の回復力が早いとはいえ、やはり長い時間パソコンなどを使い続ければ目を酷使することになり、ドライアイにも繋がります。また、子どもたちにゲームのし過ぎも目を疲れさせ、ドライアイを招くひとつの要因となるでしょう。
ドライアイは普段の生活態度にあるので、目を酷使させない生活態度に注意することも重要です。
老眼
中年から起きる目の老化現象 老眼
老眼は近くが見えにくい状態。
水晶体の弾力が失われることで起こります
中年になって近くのものが見えにくくなったり、かすんで見えにくくなるのが老眼で、誰にでも起きる老化現象のひとつです。
目はものをはっきりと見るために、近くのものを見るときには水晶体を厚くし、逆に遠くのものを見るときは水晶体を薄くして、常に網膜上にピントが合うように調節しています。水晶体が厚くなったり、薄くなったりできるのは弾力性があるからです。しかし、加齢にともない水晶体は若い時ほど弾力がなくなるため、近くを見るときに水晶体を必要なだけ厚くすることができません。つまり、近いところが見にくくなります。
水晶体は無色透明ですが、中身は細長い繊維状の細胞でできています。古い細胞は時間とともに徐々に中心部へと押込められ、中心部に集まった細胞は硬い核となって次第に大きくなります。硬い核の部分が増えれば増えるほど水晶体は弾力性を失い、老眼という現象が起こってくるのです。
近いところが見えにくくなるといっても老眼と遠視は同じ現象ではありません。遠視は屈折の異常で、老眼は調節の異常によるもの。老眼は近いところを見るときだけの問題で、遠いところを見る視力とは関係ありません。老眼は遠視の人にも起こります。
目から30cm以上離さないと新聞が読めない!!これが老眼の始まりです
若いうちは水晶体も弾力に富んでいるため目の調節も容易にでき、近くのものがはっきりと見えます。子どもは目から5cmのところにピントを合わせて見る能力があるとされています。
しかし、30歳代なかばを過ぎると、目を近づけて文字を読もうとしても、20cmくらい離さないとはっきりと見ることはできなくなり、無理に見ようとすると肩こりや頭痛が起きることもあります。
さらに、個人差はありますが40歳代のなかばになると、老眼の症状があらわれます。
どこから老眼なのかはっきりとした境界線があるわけではありませんが、目から30cmのところで新聞が読めるかどうかが目安です。
老眼は早い人で40歳から現れ始め、60歳ぐらいまで進行します。眼の調節力は60歳になるとほとんどなくなるので、それ以上の年齢になると老眼は進みません。
老眼の症状は?
1. 本を読むときに、本を目から離さないとよく見えない
2. うす暗いところでは小さな文字が読みづらい
3. 近くを見る作業を続けたり、細かい仕事をすると目が疲れる
見えにくい、目がかすむ・・
症状の裏に病気が隠れていることもあるので要注意です
老眼は、その人のライフスタイルによって日常生活に支障をきたすようであれば、老眼鏡を作り、必要に応じてかけることになります。
ただし、老眼の始まる中高年は、さまざまな生活習慣病が気になる時期です。視力が下がる、見えにくい、目がかすむ、ぼやける、暗いところで見えにくくなるといった症状は老眼だけによるものとは限りません。
白内障や緑内障といった目の病気でも同じような症状がでることがありますし、特に緑内障には自覚症状がないので、早期発見と早期治療が肝心です。
老眼だけだと思っても、こうした病気の早期発見のためにも目の定期検診を受けることは大切です。
Q、近視の人は老眼にならないってホント?
老眼が中年にみられる生理的な現象で、どのような人にも例外なく起こります。ですから、近視の人は老眼にならないというのは間違い。近視の人にも遠視の人にも老眼は起こります。ただ、近視はもともと近くが見えやすい状態になっています。そのため眼鏡をはずした状態では視力のいい人に比べると、近くが見づらくなる時期が遅れるので老眼の不都合が目立たないといえます。
逆に、遠視の人はもともと眼鏡をはずした状態では見えにくい近くのものがさらに見えにくくなるので、早い時期から不自由を感じるようになります。
Q、老眼鏡をかけると老眼が進むってホント?
老眼は水晶体の老化によって起きるもので、外部からの影響で引き起こされるものではありません。ですから、老眼鏡をかけると老眼が進むという考え方は誤りです。老眼になったら、老眼鏡を使っても使わなくても同じように老眼は進んでいきます。むしろ、見えづらさを我慢して老眼鏡を使わないでいると目の疲れはたまる一方です。
老眼は目の調節機能が1度になくなるわけではなく、ゆっくりと低下していきます。度に合わない老眼鏡は目の疲れの原因にもなるので気をつけましょう。
眼精疲労
目を酷使してしまう現代人の生活習慣病
【眼精疲労】
眼精疲労とは、目が疲れるという症状のことをいいます
【眼精疲労の症状】
1. 目を使う仕事をするとすぐに目が疲れる
2. 目の疲れがなかなか回復しない
3. 頭痛や肩こりなど全身症状がともなう

眼精疲労のおもな原因って何?
n目の調節機能の低下
眼鏡、コンタクトの不適切な矯正。目の老化により、ものに焦点を合わせる目の調節作用が低下すると、通常よりも強い調節力が必要となり目に疲労が起きる。
n心身の疲労
眼球の異常だけでなく、心身のバランスが悪くなって起こる疲労。パソコンやスマートフォンなど、ディスプレイ上から光と色の刺激を受け続けるために起こる。
n筋肉の働きの低下
眼球を動かす筋肉に過緊張が起こる疲労。眼球を正しい位置に動かすことがしづらくなり、近くのものが見づらくなったり、ものがだぶって見える。
n他の病気の影響
ドライアイ、結膜炎、斜視など目の病気のため、目にかかる負担が増えた結果起こる疲労。これは原因を治療しないと眼精疲労も解消されない。
眼精疲労は目だけの病気ではなく、目が疲れることから起こるあらゆる症状のことをいいます。
最近の情報化社会では、PCやスマートフォンなどの多用で目を酷使せざるを得ない環境にあり、眼精疲労を起こしやすい状況になっているといえます。
運動をすれば筋肉痛が起きるように、目も限度以上に使えば疲労感を伴います。
目の疲れはふだん誰にでも起きる生理現象ですが、疲れ方がひどかったり、疲れがなかなか回復しない状態をそのまま放置すると、頭痛、首・肩こり、微熱、不眠、倦怠感などさまざまな全身症状を伴うようになります。
近視も眼精疲労の原因に。
慢性的な疲れは生活習慣病の危険サイン
目の疲れといっても、自覚症状としては個人差もあり一様ではありません。目を使う仕事を長時間すると目が痛い、疲れる、目がかすむ、まぶしい、充血する、涙が出るなど実に多彩です。
眼精疲労を起こす原因には、目そのものに原因がある場合、身体の状態が悪い場合、その他環境や心理的な要因などがあげられます。眼精疲労は、こうした原因が重なりあって起きます。
目に原因がある眼精疲労では、目のピントを合わす調節機能が低下したり、目をとりまく筋肉の異常、例えば斜視などが原因となります。
近視、遠視や乱視といった屈折異常によっても眼精疲労は引き起こされますし、また、ドライアイ、結膜炎などのほかの目の表面の病気が原因となったり、視神経などの目の奥の病気が原因となって起こる場合もあります。
精神的なストレスも眼精疲労の原因になります。身体では副交感神経と交感神経という2つの自律神経がバランスよく働くことで、各器官の働きを的確にコントロールしています。
しかし、精神的なストレスがたまることの2つの神経のバランスが乱れ、筋肉や血液循環、内臓の働きにも悪い影響を与え、それが目に及ぶと、目に慢性的な疲れを感じたり、見えづらくかすむといった不快症状があらわれます。
また、高血圧、動脈硬化症、糖尿病といった生活習慣病も眼精疲労を伴いやすいとされています。
生活習慣病があらわれはじめる中高年者の場合、目の疲れが慢性的になったり、急激な視力の低下があるときには、生活習慣病のサインとして受け止め、放置せず専門医の診断を受けることが重要です。
作業環境を改善し、目の疲れをこまめに解消することが予防策
眼精疲労を防ぐためには、目をこまめに休ませることが大切です。
アメリカの眼科学会は、20分以上継続して近くを見た後は、約6メートル以上離れた所を20秒間眺めるというルールを推奨しています。
さらに、目を閉じたり開いたり、また目を動かしたりして目の筋肉をほぐすのも良いでしょう。
また、冷やした濡れタオルや少し熱めのタオルを目に当ててみましょう。
眼球は適度な刺激を与えられ、血液の循環を促し疲れが解消し、気分もリフレッシュされて集中力も高まります。
照明は明るすぎても、暗すぎても目に負荷をかけることになります。
眼鏡やコンタクトレンズを使用している人は、度数の合ったものを使っているのか定期的にチェック。徹夜も目を疲れさせる原因なので、夜型の生活を改めましょう。
眼科医の榎本寛子先生は、目の疲れにアントシアニンをおすすめしています。
ブルーベリーに含まれるアントシアニンが毛細血管を保護することで、視機能に関わる組織への血流を促進してくれます。
特に、ピント調節をつかさどる毛様体筋への血流が増加すれば、眼精疲労の原因であるピント調節機能の低下が改善され、目の疲労管を和らげることが期待できるでしょう。
できることから試してみてください。
白内障
水晶体が濁りものが見えにくくなる 白内障
水晶体の新陳代謝が低下。
白内障は40,50歳代から見られる目の老化です
白内障は「白そこひ」とも呼ばれ、目の中にある無色透明の水晶体が徐々に濁り、視力の低下を引き起こす病気です。白内障は老人性白内障が代表的なものです。
このほかに、先天性白内障、外傷性白内障、糖尿病で起こる糖尿病白内障、目の病気が原因となる併発性白内障、放射線が目にあたることによって起こる放射線白内障や、ステロイド長期使用によるステロイド白内障などがあります。
一番多く見られるのが、老人性白内障ですが、老人性白内障は水晶体の新陳代謝が悪くなるために起きるもので、年をとると誰にでも起きる老化現象のひとつです。老化の速度は人によって異なり、濁り方の程度にも差があるため、早くから視力が低下する人もいれば、濁る部位によってはまったく自覚症状のない白内障もあります。
水晶体の濁りは一般に50歳を過ぎた頃から始まっているといわれており、50歳以上の視力障害の多くは、老人性白内障が原因です。
男女とも60歳前後から増加し、80歳代ではほとんどの人が白内障にかかっているといわれます。
視力低下、目がかすむ、まぶしいなど、
初期症状を見逃さないことが大切です
人間は目に入ってきた光を水晶体で屈折させ、網膜にピントを合わせることでものを見ています。レンズにあたる水晶体が濁ると、目の中の光の通りが悪くなるため、ものを見る上でさまざまな障害がでます。
白内障になっても目の痛みや充血はありませんが、初期には、視力が低下する、かすんで見える、まぶしく感じるなどの症状が現れます。また濁りが強くなると、すりガラスを通して見ているような状態となります。
白内障は水晶体の濁り方によって3つのタイプに分けられ、それぞれ症状も異なります。
水晶体の周辺から濁ってくるタイプが「皮質白内障」で、老人性白内障の多くを占めています。ものを見たときにまぶしさを強く感じたり、濁りの場所によってはかすんで見えます。
水晶体の中心部にある核が濁るタイプが「核白内障」。これは暗くなるとものが見えにくくなったり、核が固くなり屈折が強まるため近視化が進み、逆に近くが良く見えるようになるなどの症状がでます。
水晶体のうしろ側が濁るタイプの「後のう下白内障」では、視力の低下の進行が速くなります。
いずれのタイプも自覚症状が出るのは病気がある程度進行してからです。しかし初期のうちはその進行を遅らせたり、症状を緩和させることはできるので、初期症状を見逃さないことが大切です。また、糖尿病がある場合は白内障を併発するので、こうした生活習慣病をきちんと治療することも白内障の進行を遅らせることになります。
白内障は老眼と症状が似ているため、
間違うことがあるので注意が必要です
白内障は老眼と似ている症状があらわれるため、視力低下に気づいても老眼と勘違いする人は少なくありません。老眼だと思っていたのが実は初期の白内障だったということがよくあります。
老眼の場合は、近くのものだけが見えづらくなり、ピントが合わないために全体がぼやけて見えますが、眼鏡をかけるとはっきりと見えます。白内障では、ピントは合っても全体的にかすんだ感じに見え、度数の合う眼鏡をかけても同じようにかすんで見えてしまうのが特徴です。
見えづらさを感じたら眼科で、視力、眼圧、水晶体、眼底を検査し、白内障を含めた病気の有無を調べてもらいましょう。
白内障の初期症状
1. 疲れ目が回復しないで視力が徐々に低下する
2. ものがぼやけたり、かすんで見える
3. 太陽や電灯を見るととてもまぶしく感じる
4. 明るいところで見やすく暗いところで見えにくい
5. 暗くなると見えにくくなることがある
緑内障
50歳から増える視野が欠ける病気 緑内障
眼圧の上昇が引き起こす病気。
視神経が障害を受け、失明にいたることも
白内障と並び、目の病気としてよく耳にするのが緑内障です。緑内障は一般的には眼圧が高くなって視神経が障害を受け、視野が狭くなる病気です。視神経は脳神経のひとつで、いったん障害を受けると回復はしません。障害の軽いうちに発見して病気の進行を抑えないと失明の危険もあり、日本では中途失明の原因の第2位が緑内障となっています。40歳以上では30人に1人が緑内障ともいわれており、男女とも50歳前後から急激に増え始めます。
眼圧(眼球内圧)とは眼球の内側から外側に働く力のことをいいます。眼球内には通常10~21mm/Hgの圧力がかかっており、眼球の丸い形や張りを保つ役目を担っているのです。
眼球の中には房水という栄養水が循環しており、放水の出入りのバランスが眼圧をコントロールしています。房水は角膜や水晶体などに栄養分を供給する透明の液体のことで、毛様体で作られ、水晶体と虹彩の間を通って前房というスペースに流れ込み、最終的に房水の排水口となるシュレム氏管から眼球内の外へ出て行きます。このように同じ量の房水が眼球内に入り、眼球内の外へ出て行くことで眼圧が一定に保たれています。しかし、何らかの原因で房水が眼球内の外に出て行かなくなると房水の量が増え眼球は眼内圧の上昇により、固くなってしまいます。これが眼圧が高いという状態です。
眼圧が高くなると図の視神経乳頭に眼圧が加わり、圧迫を受け続けると視神経の細胞が減少してしまい元通りに増えることはありません。その結果、障害を受けた視神経が担当する部分の視野が欠けるのです。
日本人に多いのが慢性型。
徐々に視野がかけていき気づきにくいのが特徴
緑内障は原因や症状の進み方によっていくつかのタイプがあり、生まれつき目の構造に問題があり起きる先天性緑内障、目の病気やけがで起きる続発性緑内障、直接的な原因がはっきりしない原発性緑内障に分けられます。一番多いのが原発性緑内障です。
原発性緑内障には、じわじわと症状が進んでいく慢性型、突然激しい痛みが起きる急性型、眼圧が正常なのに緑内障を起こす正常眼圧型の3つがあります。
慢性型では房水の排出口であるシュレム氏管はつまっていませんが、その手前にあるフィルターの役目をする繊維柱帯が目詰まりしているため房水がスムーズに流れません。このため徐々に房水がたまっていき眼圧が高くなり、視神経が慢性的に障害を受けます。普通は視野が鼻側から欠けていくのが特徴です。
視力低下、充血、激しい痛みなどの症状が急激に悪化するのが、失明の危険性が高い急性型緑内障です。
虹彩と水晶体が何らかの理由でくっつくことで房水の流れがせき止められてしまい、眼圧が急激に上がることで起きます。
これらと異なり眼圧が正常でも視神経が障害を受け、緑内障の症状を起こすことがあります。
これは正常眼圧緑内障とよばれるものです。日本人の緑内障では多くみられ、視神経の抵抗力が弱いことが原因と考えられていますが、はっきりした原因はわかっていません。
緑内障では視力の低下よりも先に視野が狭くなります。慢性型は急性型と症状は異なり、自覚症状がないことも珍しくありません。そのため病気が進行してから気づくこともあるので、なんとなく視野がおかしいと感じたときには眼科で検査を受けるようにしましょう。
慢性緑内障の症状
1. 両目の視野が狭くなり鼻側から欠けていく
2. 目を酷使していないのに視力が落ちたり、かすむ
急性緑内障の症状
1. 目に激しい痛みを感じる
2. 視力低下のほか、頭痛、吐き気をともなうことも
3. 明かりのまわりに虹がかかったように見える
飛紋症
目の前に蚊が飛んでいるように見える 飛蚊症
飛蚊症は眼球の中にある硝子体のにごりが原因。
多くは老化が原因で起こる
飛蚊症とは、目の中に小さなごみくずのようなものが見える症状をいいます。その状態が目の中に蚊が飛んでいるようにフワフワと浮いて見えるということからこの名前がつきました。蚊のようなものだけではなく、糸くず、数珠、ひも、小さなかたまりのように見えたりもします。目を動かすと一緒についてくる、あるいは真っ青な空や海、白い壁などを見たときにはっきりと見えるのが特徴です。多くは老化や近視の場合にみられ、中高年の人には多少あっても問題はありません。
飛蚊症は、眼球の大部分を占めるゼリー状の硝子体が何らかの原因で、その影が網膜に映って見えることによって生じたものです。
ゼリー状の硝子体には、透明の繊維が網の目状に走っています。加齢にともないその粘り気が失われて液化していきます。その水分中に繊維成分が浮き、それが網膜に映って小さなゴミのように見えます。また、老化によりゼリー状の硝子体が縮まるためにこれを包んでいた膜(硝子体膜)が網膜からはがれます。その膜のシワや影が網膜に映りゴミや糸くずのように見えます。
浮遊物の数や大きさに変化があったときは注意。
生活習慣病の前兆のことも
飛蚊症は老化で起こることが多いとはいえ、網膜に裂け目が出来る網膜裂孔や、網膜はく離、硝子体の中に出血を起こす硝子体出血などが原因で起こることもあります。硝子体出血は、目のケガのほか、高血圧、動脈硬化、糖尿病などの生活習慣病がもとで起こることがあるので注意が必要です。
目の中の浮遊物が急激に増えた、大きくなった、色が濃くなった、あるいは、視野が欠けるといった症状があるときは、眼科に行き検査して原因を調べてもらいましょう。痛みがないので放置しがちですが、大きな病気が隠れていることもあるので注意が必要です。
黄斑変性症
視細胞が障害を受け視力が低下する 黄斑変性症
視細胞が集まる黄斑部の働きが悪くなる病気。
中高年に多く見られます
網膜にある黄斑部は、ものを見る上でもっとも重要な部分です。
この黄斑部に異常が起こり、視力が低下する病気のひとつに黄斑変性症があります。黄斑部は光や色をキャッチする視細胞が密集したもっとも感度のよいところで、中心部の視力に関係します。黄斑変性症の中でも加齢にともない黄斑部が老化して起こるものを加齢黄斑変性といい、加齢黄斑変性は50歳を過ぎると多くみられ、欧米では、失明原因のトップとなっています。高齢化社会である日本では、近年増加傾向にある病気のひとつです。
加齢黄斑変性症には2つのタイプがあり、ひとつは黄斑部が縮んできて細胞の機能が失われるタイプ(萎縮型)。もうひとつは、網膜の外部にある脈絡網という膜にできた新生血管という血管が網膜に入り込んできて起こる加齢円板状黄斑変性です。加齢円板黄斑変性は近年増加しています。
新生血管はとてももろい血管で、もれ出した血液などがたまって網膜の機能が著しく損なわれます。これが黄斑部で起こることで、ものを見る働きを妨げてしまい視力低下につながります。
新生血管は加齢により発生するともいわれますが、その原因はまだよくわかっていません。紫外線、喫煙、あるいは動脈硬化やある種の降圧剤なども原因ではないかといわれています。
視野の中心部の異常に注意。
ものが歪んで見えるのが特徴です
黄斑部に異常が発生すると、網膜にきれいな像が結べなくなります。最初は視野の中心がぼやけて見えたり、黒く見えたりします。また、ものが歪んで見えるようになるのも加齢黄斑変性の特徴です。視野の中心で異常が起こり、周辺部は正常です。
新生血管からの出血を繰り返すようになると、視力はどんどん低下していきます。新生血管が中心窩まで伸びてくると急速に視力が落ちてきます。
視力低下の程度には個人差がありますが、進行すると0.1以下に低下することもあります。通常は片方の目から起こるので、両目で見ているときには視力の変化にはなかなか気づきません。また痛みなども伴わず、静脈閉鎖症などと比べると進行も遅く自覚しにくいので、早期に異常を発見するのが難しい病気といえます。
食生活で動脈硬化や高血圧を予防し、禁煙を心掛けること。
眼底の定期チェックが肝心
加齢円板状黄斑変性に新生血管ができるのは老化もひとつの原因とされていますが、もちろん老化が始まっているすべての人に現れるというわけではありません。血管の老化は避けることはできませんが、食事を改善したり、運動をすることで衰えの進行を遅らせることはできます。
高血圧や動脈硬化といった病気にならないように、ビタミンやミネラルの豊富な食生活をするようにしましょう。また、海外の研究では加齢円板状黄斑変性は喫煙者に多いことも指摘されているので、禁煙を心掛けることも大切です。
さらに、黄斑変性症の発症には、紫外線などにより目の中で発生した活性酸素が関係しているともいわれています。紫外線を避けるために、夏場や日差しの強い日には、帽子やサングラスなどをかけるなどして直射日光をさえぎる工夫も予防策のひとつです。
加齢円板状黄斑変性の治療には、科学的手術、レーザー、光線力学療法などがありますが、まだ完全な方法は確立されていません。しかしながら、早期発見がより良い結果を生むことは違いありません。
異常を早期に発見するためにも、上記の症状ができたら眼科で定期手にチェックするようにしましょう。
網膜はく離
失明の危険をはらむ 網膜はく離
網膜に裂け目ができ眼底からはがれる病気。老化がおもな原因です
眼球内で、カメラでいうフィルムの役割を果たしているのが網膜です。網膜に異常が起こると、視野や視力といった視機能にすぐに影響を及ぼします。
網膜はく離とは、網膜が眼底からはがれ、視力の低下や失明を引き起こす恐い病気です。
網膜はく離には、大きく分けて2つのタイプがあります。ひとつは網膜に裂け目や孔があるためにはがれるタイプ。もうひとつは網膜が内側から引っ張られてはがれるタイプです。前者は近視や加齢に伴い、後者は糖尿病によるものが代表的です。
網膜は10層からなり、一番外側が脈絡網と接している網膜色素上皮といい、他の9層をまとめて神経網膜といいます。
この網膜の内側はゼリー状の硝子体で占められています。硝子体は老化すると液体化して眼球の前方へと縮んでしまう性質があり、この変化が始まるとき、硝子体と一緒に癒着した神経網膜が少しずつ引っ張られ、網膜色素上皮からはがされてしまうことがあります。網膜の裂け目を網膜裂孔といいます。引っ張られた網膜がはがれると、硝子体の水分が裂孔を介して網膜のうしろに入り込んで、はがれをどんどん押し広げるようになり、網膜剥離が進行します(前者のタイプ)。
飛蚊症、光視症、視野障害が
網膜はく離にみられる3大自覚症状です
網膜はく離は痛みを感じません。最初は目の前に小さなゴミのようなものが飛んでいるように見える飛蚊症がよく起こります。飛蚊症そのものは網膜はく離でなくても老化現象でも起きますが、さらに目の前に黒い小さいものが急に見えるようになり、それまであった黒い点が増えてきたり、暗いところや目を閉じた状態で視野の隅がピカピカ光る感じがすることもあります(光視症)。網膜はく離ではこうした自覚症状が突然現れることもあります。
この状態を放置していると、網膜の裂け目が大きくなっていき、網膜はく離になると、はがれた網膜に相当して視野が欠けていきます。脳の視覚領域の構造から、網膜の上のほうがはがれると視野の下のほうが欠けていき、耳側の網膜がはがれると鼻側の視野が欠けていきます。はく離が進んで目の中央部に及べば視力も悪くなります。放置すれば重い視力障害や失明につながります。
初期症状を見逃さないことが最善の予防策。
異常を感じたら眼底検査を
加齢による網膜はく離の起こりやすい年代は40~60歳。若くても強度の近視がある人は網膜はく離が起こりやすい傾向があります。網膜はく離は小さくても、通常、瞳を開いて行う眼底検査で発見することができます。自覚症状が続くようであれば必ず眼底検査を受けましょう。
白い壁を見るなどして飛蚊症の症状が出ていないか、左右の見え方に異常はないかなど自分でチェックし、初期症状を見逃さないことが大切です。
こんな人は網膜はく離に気をつけたい!
1. 40歳以上の中高年
網膜はく離は硝子体の老化も原因で、40~60歳の働き盛りの人に多くみられます。40歳を過ぎたら、身体のチェックと合わせ、定期的に眼底検査を受けて目の健康管理にも気を配りましょう。
2. 強度の近視
近視の度合いが強い人は、眼球も大きくなっていて網膜も引き伸ばされて裂け目を作りやすい状態になっています。眼球の打撲などを受けないように注意することが大切です。
3. 白内障の手術をうけたことがある人
白内障の手術では、濁った水晶体の代わりに眼内レンズをはめ込みます。しかし、年齢による硝子体の変化もあるので、眼底は定期的にチェックするようにしましょう。
4. 重度のアトピー性皮膚炎の人
アトピー性皮膚炎の方に網膜はく離が増えています。因果関係ははっきりしていませんが、アトピー患者の中には、かゆさのため目を叩いてしまい、外傷性の網膜はく離を起こす危険もあります。














